Аномальные маточные кровотечения палм коин
Т.И. Никитина, В.Б. Осадчев, К.В. Бабков, В.М. Мухамедзянова
Кафедра акушерства и гинекологии ГБОУ ДПО РМАПО Минздрава России, Москва
Аномальные маточные кровотечения (АМК) (Abnormalis blading utery, ABU) занимают одно из лидирующих мест в современной гинекологической практике. По данным мировой литературы, частота мено- и метроррагий в женской популяции достигает 12–30% [1–4]. Согласно статистике, до 65% женщин репродуктивного возраста обращаются за медицинской помощью по поводу чрезмерных менструальных кровотечений, а каждая десятая из всех гинекологических консультаций связана с метроррагиями [5]. Приводя к снижению работоспособности и качества жизни женщин, являясь основной причиной железодефицитных анемий и наиболее частым показанием к неотложной госпитализации в профильные гинекологические отделения клинических учреждений, АМК на сегодняшний день являются одной из самых серьезных и нерешенных медицинских проблем, что обусловливает и их социальную значимость [8, 9].
Причинами АМК могут быть как функциональные нарушения, так и органические заболевания матки и придатков. По данным литературы, до 25% АМК в репродуктивном возрасте обусловлены органическими причинами [9]. Однако в ряде случаев этиология АМК может быть обусловлена коагулопатиями, экстрагенитальными причинами и не связана с патологией женских половых органов. В Англии АМК, не связанные с органическими причинами, трактуются как рефрактерная метроррагия и, по данным литературы, могут быть причиной увеличения количества гистерэктомий, выполняемых в т.ч. и в репродуктивном возрасте. В России и некоторых других странах мира, по-прежнему, широко используется термин «дисфункциональные маточные кровотечения».
Разнообразие в интерпретации АМК и их причин в разных странах затрудняет взаимопонимание между клиницистами и организацию новых мультидисциплинарных клинических исследований. Это послужило причиной к проведению в 2005 г. в Вашингтоне экспертного совещания, в котором приняли участие 35 ведущих специалистов, представивших доклады о проблемах диагностики, лечения и терминологии маточных кровотечений. Выдвинутая в результате этого совещания концепция необходимости пересмотра термина «дисфункциональные маточные кровотечения» получила поддержку Международной федерации акушеров и гинекологов (International organization of gynecology and obstetrics, FIGO), Всемирной организации здравоохранения (World health organization, WHO), Американского общества репродуктивной медицины (American society of reproductive medicine, ASRM) и других влиятельных организаций. Экспертное совещание постановило отказаться от терминов греческого и латинского происхождения (метроррагия) и собственно термина «дисфункциональные маточные кровотечения», заменив их простыми, четкими синонимами, идентичными и понятными для различных медицинских школ [6]. Окончательная идея относительно конкретизации терминов была реализована на ХІХ Всемирном конгрессе FIGO, на котором была предложена классификация маточных кровотечений ABU PALM-COEIN. Получив мировое признание, система ABU PALM-COEIN описывает подробный алгоритм диагностического поиска.
АМК – это всеобъединяющий термин, подразумевающий маточное кровотечение, не отвечающее параметрам нормальной менструации женщин репродуктивного возраста. Согласно классификации ABU PALM-COEIN, диагноз АМК устанавливается в случае непредсказуемых, чрезмерно продолжительных, патологических по объему и/или частоте менструаций [7, 8]. Классификация выделяет 9 категорий АМК. Первые четыре (PALM) – это аббревиатура, характеризующая органическую патологию, вызывающую маточное кровотечение: 1 – polyp (полип); 2 – adenomyosis (аденомиоз); 3 – leiomyoma (лейомиома); 4 – malignancy (малигнизация) и hyperplasia (гиперплазия). Последующие 5 (COEIN) характеризуют маточное кровотечение, обусловленное функциональными нарушениями: 5 – coagulopathy (коагулопатия); 6 – ovulatorydysfunction (овуляторная дисфункция); 7 – endometrial (эндометриальное); 8 – iatrogenic (ятрогенное); 9 – notyetclassified (еще не классифицированное) [5]. Компоненты группы PALM относятся к отдельным (структурным) объективным причинам, которые могут быть оценены с помощью методов визуализации и/или гистопатологии. Категория «лейомиома» (L) подразделена на две подкатегории: «субмукозная миома» (LSM) и «другие формы миомы, не деформирующие полость матки» (LO). Категория «малигнизация и гиперплазия» в пределах базовой классификационной системы используется для определения раковых/предраковых поражений (например, атипическая гиперплазии эндометрия, аденокарцинома и лейомиосаркома).
Группа COEIN включает причины, не поддающиеся объективизации (не структурные). АМК, связанные с использованием синтетических половых стериодов, внутриматочных систем/устройств или других системных или локальных агентов классифицированы как «ятрогенные». Категория «еще не классифицированных» причин АМК создана для тех из них, которые редко встречаются или четко не определены.
Данная классификационная система позволяет распознавать у конкретной пациентки одну или несколько причин, вызывающих или способствующих развитию АМК. Наличие любой категории обозначается цифрой 1, отсутствие – 0 [5]. Получив мировое признание, система ABU PALM-COEIN предлагает подробный алгоритм диагностического поиска.
С целью изучения структуры АМК у женщин репродуктивного возраста, основываясь на классификации ABU PALM-COEIN, авторами было проведено исследование на базе гинекологического отделения городской клинической больницы № 57. В группу исследования включены 800 пациентов репродуктивного возраста от 18 до 45 лет, поступивших в отделение гинекологии в течение 4 месяцев 2015 г. Средний возраст составил 35,5±6,3 г.
В процессе обследования больным проведено клиническое и лабораторное обследование в соответствии с медико-экономическими стандартами, а также УЗИ органов малого таза; исследование системы гемостаза; гормональное тестирование (эстрадиол, прогестерон, свободный Т4, тиреотропный гормон, пролактин, фолликулостимулирующий гормон, свободный тестостерон, дигидроэпиандростерон) и гистологическое исследование эндометрия, полученного путем раздельного диагностического выскабливания под контролем гистероскопии.
В результате исследования было установлено, что среди 800 поступивших в стационар больных репродуктивного возраста у 140 пациенток причиной госпитализации стали АМК, что составило 17,5%. При обследовании женщин с АМК использовался алгоритм диагностического поиска, представленный на рис. 1. Использование классификации позволяет уже на первом этапе обследования с высокой степенью вероятности отнести конкретный вид кровотечения к структурным или не структурным. Обследование внутри группы позволяет уточнить основную причину АМК и определиться с дальнейшей тактикой ведения пациентки.
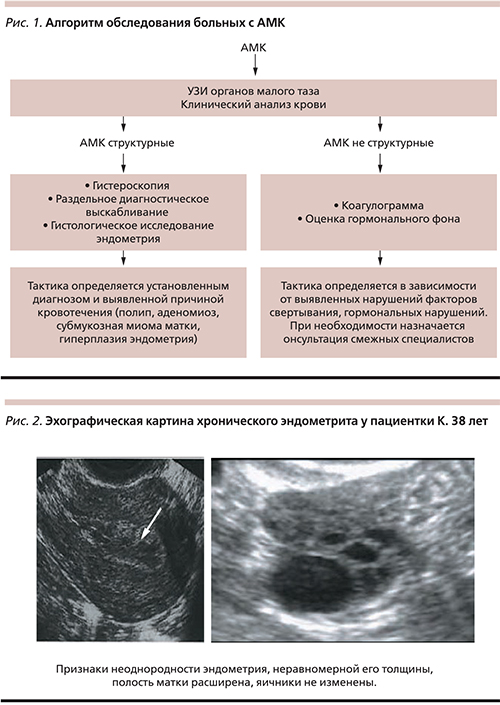
Приводим клинический пример 1: пациентка К. 38 лет поступила в гинекологическое отделение с АМК, возникшим на 23-й день менструального цикла, продолжавшимся в течение 16 дней. В анамнезе 5 беременностей, 2 из них закончились самопроизвольными срочными родами без осложнений, 3 – медицинскими абортами без осложнений. Контрацепция – внутриматочный контрацептив в течение 4 лет, который был удален 2 года назад в связи с обострением хронического эндометрита. В течение последнего года отмечает длительные менструации – до 8–9 дней, по поводу которых 3 месяца назад проведено раздельное диагностическое выскабливание под контролем гистероскопии. По данным гистологического исследования: наличие лимфатических и плазматических клеток, эндометрий в фазе пролиферации. Согласно проведенному диагностическому поиску: по данным УЗИ (рис. 2) – признаки эндометрита; коагулограмма не изменена; данные гормонального исследования – в пределах нормы. Проведенный диагностический поиск позволил установить следующий диагноз, согласно классификации ABU PALM-COEIN: ABU PALM-COE1IN, указав в качестве основной причины АМК патологические изменения эндометрия.
Клинический пример 2: пациентка К. 43 лет поступила в отделение гинекологии с диагнозом АМК. В анамнезе: миома матки в течение 7 лет. В течение последних 2 лет беспокоят обильные менструации. В клиническом анализе крови уровень гемоглобина составил 87 г/л. Согласно диагностическому поиску: коагулограмма не изменена; по данным УЗИ – признаки субмукозной миомы матки (рис. 3). Проведенный диагностический поиск позволил установить диагноз согласно классификации: ABU PALS1M-COEIN, обозначив в качестве основной причины АМК наличие субмукозной миомы матки.
Результаты исследования показали, что среди госпитализированных больных в большинстве наблюдений (94,3%) АМК у женщин репродуктивного возраста были обусловлены структурными (органическими) причинами. Среди последних наиболее часто 78 (55,7%) выявлялись полипы эндометрия. Согласно классификации PALM-COEIN – ABU P1ALM-COEIN. По данным гистологического исследования, у 49 (62,8%) пациенток были диагностированы железистые полипы эндометрия, у 27 (34,8%) – железисто-фиброзные полипы, у 2 (2,7%) – плацентарный полип. У 3 (5%) больных полипы эндометрия сочетались с интерстициальной миомой матки, что, согласно классификации, кодируется как ABU PA1L0M-COEIN. Это указывает на то, что АМК наиболее вероятно обусловлены полипом эндометрия и маловероятно миомой матки.
В ряде случаев (3,4%) наряду с полипами эндометрия у пациенток был диагностирован аденомиоз, классифицированный как ABU P1A1LM-COEIN, т.е. вероятной причиной АМК в равной степени может быть полип эндометрия и аденомиоз.
Следующей по частоте распространения была выявлена гиперплазия эндометрия у 37 (26,4%) больных. Наряду с гиперплазией эндометрия, которая стала причиной кровотечения, у 2 (5,7 %) была диагностирована миома матки – ABU PALO1M1-COEIN, у 8 (21,6%) – аденомиоз – ABU PA1LM1-COEIN. По данным гистологического исследования, у 1 (2,7%) пациентки наряду со структурной причиной – железистой гиперплазией эндометрия, были выявлены изменения, характерные для хронического эндометрита, – ABU PALM1-COE1IN. Субмукозная миома матки диагностирована у 17 (10,7%) больных, что было классифицировано как ABU PALSM1M-COEIN.
Неструктурные причины АМК были отмечены лишь у 8 (5,7%) пациенток.
У этих больных наиболее часто 7 (71,4%) выявлялся хронический эндометрит (ABU PALM-COE1IN), подтвержденный данными гистологического исследования. При этом в 2 наблюдениях были выявлены внутриматочные синехии.
Наименее частой причиной АМК стала овуляторная дисфункция яичников (ABU PALM-CO1EIN), выявленная у одной пациентки, что составило 0,71% от общих АМК и 12,5% от неструктурных причин.
Анализируя поученные данные, можно отметить, что применение классификации ABU PALM-COEIN целесообразно в повседневной практике врача-гинеколога, помогает структурировать диагноз, распознавать у конкретной пациентки одну или несколько причин, вызывающих или способствующих АМК, определиться не только с диагностическим поиском, но и на основании поставленного диагноза – с дальнейшей тактикой ведения больной. К тому же единый подход к классификации АМК во всем мире улучшает взаимопонимание и определяет единый подход к методам диагностики и лечения различных клинических вариантов нарушений менструального цикла.
Литература
- Ефименко О.А Аномальные маточные кровотечения: современный взгляд на проблему. Здоровiя України. 2014;1:33–5.
- Саидова Р.А., Макацария А.Д. Избранные лекции по гинекологии: учеб. пособие для студентов медвузов. М., 2005. 256 c.
- Татарчук Т.Ф., Косей Н.В., Капшук И.Н. Репродуктивная ендокринолоiя. 2012;1(3):34–9.
- Чернуха Г.Е. Международные подходы к лечению обильных менструальных кровотечений. 2014.
- ACOG committee opinion no. 557: Management of acute abnormal uterine bleeding in nonpregnant reproductive-aged women. American College of Obstetricians and Gynecologists. Obstet. Gynecol. 2013;121(4):891–96.
- Cochran Database of Systematic Reviews. 2009;Issue 2. http://search.cochrane.org
- Gordon D.J., Speroff L. Dysfunctional UterineBleeding, Handbook for Clinical GynecologicEndocrinology and Infertility. USA, 2002. 490 p.
- Munro M.G., Critchley H.O., Broder M.S. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in nongravid women of reproductiveage. FIGO Working Group on Menstrual Disorders. Int. J. Gynaecol. Obstet. 2011;113:3–13.
- Singh S., Best C., Dunn S., Leyland N., Wolfman W.L.; Clinical Practice – Gynaecology Committee, Leyland N., Wolfman W., Allaire C., Awadalla A., Best C., Dunn S., Heywood M., Lemyre M., Marcoux V., Menard C., Potestio F., Rittenberg D., Singh S.; Society of Obstetricians and Gynaecologists of Canada. Abnormal uterine bleeding in pre-menopausal women. J. Obstet. Gynaecol. Can. 2013;35(5):473–79.
Об авторах / Для корреспонденции
Т.И. Никитина – доцент кафедры акушерства и гинекологии ГБОУ ДПО РМАПО Минздрава России, Москва; тел.
8 (499) 748-15-30
Источник
Аномальные маточные кровотечения у женщин в репродуктивном возрасте и пременопаузе
1) Федеральное государственное автономное образовательное учреждение высшего профессионального образования «Российский университет дружбы народов» (Медицинский институт) Министерства образования и науки Российской Федерации, кафедра акушерства и гинекологии с курсом перинатологии, Москва, Россия;
2) Бюджетное учреждение высшего образования Ханты-Мансийского автономного округа–Югры «Ханты-Мансийская государственная медицинская академия», кафедра акушерства и гинекологии, Ханты-Мансийск, Россия
Аномальные маточные кровотечения (АМК) встречаются с частотой 3–30%. Распространенность зависит от уровня жизни пациенток и состояния медицинской помощи в различных странах. Наиболее часто АМК встречаются у женщин с ожирением, синдромом поликистозных яичников, при преждевременной недостаточности яичников и во время пременопаузы. В статье описана эффективность лекарственных средств, применяемых при АМК, частота осложнений (например, риск венозной тромбоэмболии при приеме комбинированных оральных контрацептивов в зависимости от типа гестагена), противопоказания. Широкое применение при АМК имеют гестагены, так как они нивелируют дефицит прогестерона и ановуляцию, обладают противовоспалительным действием. В России гестагенным препаратом, у которого зарегистрированы такие показания, как нерегулярные менструации, дисфункциональные маточные кровотечения, эндометриоз, вторичная аменорея, предменструальный синдром, заместительная гормональная терапия, является дидрогестерон.
Заключение. Терапия дидрогестероном продемонстрировала значительную эффективность в нормализации нерегулярных менструальных циклов, в том числе в рандомизированных контролируемых испытаниях. Учитывая то, что дидрогестерон является метаболически нейтральным препаратом (отсутствуют андрогенный, глюкокортикоидный, минералокортикоидный эффекты и антигонадотропное влияние), не усугубляет инсулинорезистентность и дислипидемические расстройства, не влияет на систему гемостаза, его можно рекомендовать широкой популяции женщин с АМК.
Аномальные маточные кровотечения (АМК) в репродуктивном возрасте имеют значительное влияние на здоровье женщин и встречаются с частотой от 3% до 30%. Причины значительных колебаний в частоте АМК неясны, однако зависят от возраста – значительно чаще встречаются у подростков и у женщин старше 50 лет. Различная распространенность АМК в мире, возможно, связана с уровнем жизни пациенток, материально-технической оснащенностью медучреждений и уровнем подготовки специалистов [1].
Традиционно АМК определяется как кровотечение свыше 80 мл в течение одного менструального цикла при объективном измерении [2]. Однако диагноз АМК обычно основан на личном восприятии объема менструальной кровопотери и его влиянии на повседневную жизнь. Отрицательные аспекты, влияющие на качество жизни, связанное с состоянием здоровья (ограничение двигательной активности, повседневной деятельности, профессиональных функций и социальных взаимодействий), часто вынуждают женщин обращаться за медицинской помощью [3].
АМК являются относительно редкой жалобой у молодых женщин, но имеют распространенность у одной из трех женщин в перименопаузальном периоде [3]. АМК встречаются как при овуляторном, так и при ановуляторном циклах. АМК на фоне овуляторного цикла характеризуются обильными, регулярными менструальными кровотечениями, возникающими между 21 и 32 днями, тогда как в ановуляторных циклах обильное, часто продолжительное кровотечение происходит с интервалом 35 дней и более [4].
Имеющиеся данные свидетельствуют о том, что около половины женщин с АМК не обращаются за медицинской помощью, даже если она доступна. Анемизация женщин с АМК и нарушениями здоровья (усталость, вялость, одышка при физической нагрузке) значительно снижает производительность труда, нарушает нормальную повседневную жизнь и влияет на социальное и эмоциональное благополучие женщин [5]. Беременность, возникшая на фоне дефицита железа, неизменно осложнится железодефицитной анемией, что связано с повышенной потребностью в железе (расходы на кроветворение беременной и плода, увеличение объема циркулирующей крови, рост матки и плаценты и др.) [6]. Это вызывает увеличение частоты неблагоприятных перинатальных исходов [7].
Классификация PALM-COEIN
В 2011 г., признавая назревшую необходимость, Международная федерация гинекологии и акушерства (FIGO) опубликовала классификацию PALM-COEIN и клинические рекомендации с целью оказания помощи клиницистам в установлении диагноза, диагностических мероприятиях и терапии АМК в репродуктивном возрасте [7]. Однако во многих акушерско-гинекологических клиниках до настоящего времени наиболее широко используемым методом лечения является выскабливание матки [8]. Применение кюретки приводит к усугублению АМК, так как, независимо от причины, приведшей к расстройству менструального цикла, это вызывает травматизацию эндометрия [8].
В 2018 г. были представлены изменения в системе PALM-COEIN. Основа системы классификации практически не изменилась. Остаются девять основных категорий, сгруппированных в соответствии с аббревиатурой PALM-COEIN: полип; аденомиоз; лейомиома; рак и гиперплазия эндометрия; коагулопатия; овуляторная дисфункция; эндометриальные нарушения; ятрогенные; не классифицированные иным образом. Категория N претерпела изменение с «еще не классифицированных» на «не классифицированных иным образом», поскольку отсутствует уверенность, какие из причин, если таковые имеются, в конечном счете будут отнесены к данной категории. Структурные причины (PALM) могут быть оценены визуально (УЗИ, КТ, МРТ и др.); группа COEIN включает причины, которые не определяются визуализирующими методиками [1].
Нынешнее понимание механизмов менструальных кровотечений, а также многих патологических процессов АМК является неполным. Однако любой процесс, который нарушает нормальную эндокринную, паракринную или гемостатическую функции эндометрия, а также любое вмешательство в сократительную способность миометрия могут вызвать АМК [5].
Полипы – это аномальные разрастания гипертрофированной ткани в полости эндометрия как эндометриального, так и миометриального происхождения, состоящие из моноклонально разросшихся стромальных клеток эндометрия с включением неопластического железистого компонента [9]. Они могут быть одиночными или множественными. Размер может варьировать от небольшого округлого выпячивания в пределах эндометриальной выстилки до большого широкого базального или ножкообразного поражения, которое может заполнить полость матки. Полипы эндометрия обычно доброкачественны, но требуют тщательного гистологического исследования с целью исключения очаговой атипичной гиперплазии или аденокарциномы, хотя эти находки чаще встречаются у женщин в постменопаузе [10]. Нередко они являются причиной нерегулярных и межменструальных кровянистых выделений. До 2% полипов эндометрия могут иметь предраковый или злокачественный потенциал у женщин в пременопаузе, и, согласно систематическому обзору [10], этот риск увеличивается, если у пациентки имеется АМК.
Источник